抗心律失常药临床应用简史
抗心律失常药物的临床应用史,堪称一部充满曲折的认知迭代史。其发展轨迹深刻体现了从粗放干预到精准管理、从追求心律整齐到聚焦生存获益的转变。以下是对其关键发展阶段的梳理:
一、前现代时期(1910s-1940s):原始探索与植物碱应用
- 1914年:奎尼丁(金鸡纳树皮提取物)首次被用于房颤转律,由荷兰医生Wenckebach发现。
- 局限:药物剂量依赖性强,治疗窗狭窄(存在奎尼丁晕厥风险),且缺乏系统电生理理论指导。

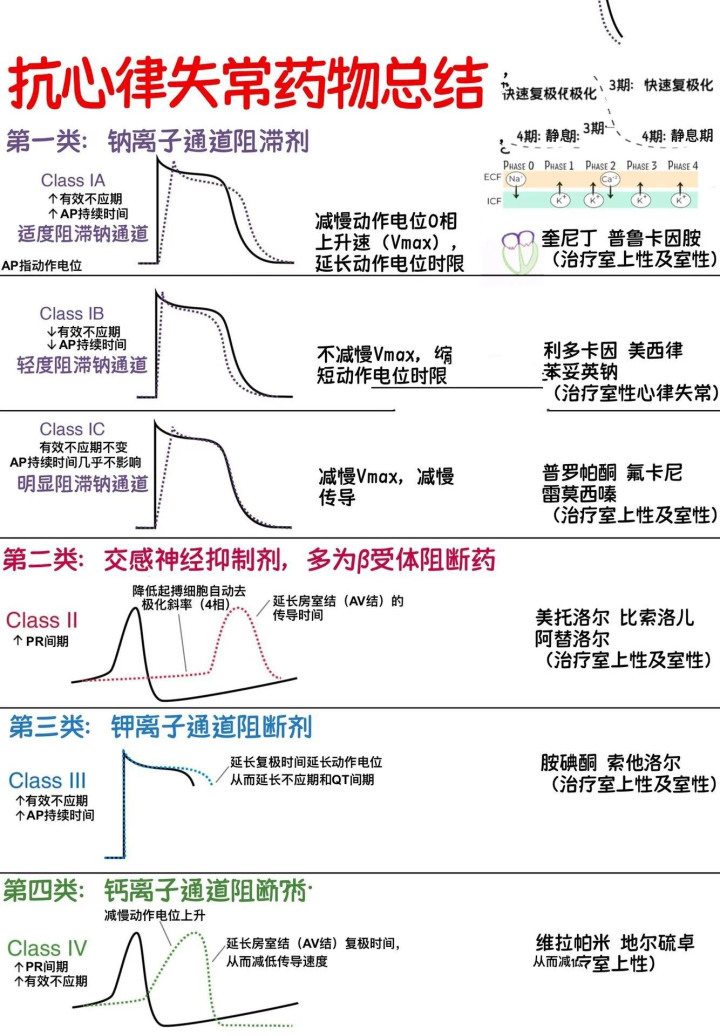
二、Vaughan Williams分类法奠基(1950s-1970s)
1970年,英国药理学家Vaughan Williams提出经典四分类法,为抗心律失常药物研发提供了重要框架:

三、Ⅰ类药物的兴衰:从黄金时代到警示反思
1. 利多卡因的短暂辉煌(1960s-1980s)
- 作为室性心律失常急诊用药(尤其适用于心梗后),因起效快、半衰期短被广泛应用。
- 没落原因:
- 1980年代多项研究证实,预防性应用无法降低死亡率;
- 存在中枢毒性(如震颤、惊厥)风险。
2. CAST研究的颠覆性打击(1989-1991)
- 试验设计:评估心梗后患者使用Ⅰc类药物(恩卡尼/氟卡尼) 预防室性心律失常的效果。
- 结果:治疗组死亡率反而升高2.5倍,原因是药物的致心律失常作用。
- 历史意义:
- 首次证实抑制心律失常≠改善预后;
- 推动临床理念转向风险-获益评估。

四、Ⅲ类药物:胺碘酮的复杂角色
1. 崛起(1980s-2000s)
- 独特优势:具有多通道阻滞作用(兼具Ⅰ+Ⅱ+Ⅲ+Ⅳ类药物特点),是广谱抗心律失常药(对房性、室性心律失常均有效)。
- 关键试验:
- CASCADE研究(1993):胺碘酮降低室颤幸存者死亡率的效果优于传统药物。
- SCD-HeFT研究(2005):对心衰患者,胺碘酮无法降低死亡率(而ICD可降低23%)。
2. 困境与精准化应用
- 严重副作用:肺纤维化(发生率10-17%)、甲状腺毒性(6%甲亢/2%甲减)、肝损伤、角膜沉积等。
- 当代定位:
- 作为二线药物,用于β阻滞剂/钙拮抗剂无效的房颤室率控制;
- 用于危及生命的室性心律失常(无ICD或存在ICD禁忌时);
- 优先短期使用(如围术期房颤)。
五、Ⅱ/Ⅳ类药物:室率控制的基石
Ⅱ类(β阻滞剂):房颤室率控制、儿茶酚胺敏感室速 AFFIRM研究(2002) 证实,室率控制效果不劣于节律控制
Ⅳ类(非二氢吡啶类CCB):房颤/房扑急性室率控制(无心衰者) RACE Ⅱ研究(2010) 显示,宽松室率控制(静息
六、新型药物与精准治疗(21世纪)
1. 房颤治疗的突破性药物
- 决奈达隆(2009年上市):
- 胺碘酮类似物,因无碘结构,甲状腺、肺毒性显著降低;
- ANDROMEDA研究提示,心衰患者使用后死亡率升高,故禁用于NYHA III-IV级心衰;
- ATHENA研究证实,可降低房颤患者心血管住院率。
- 伊布利特/维纳卡兰:
- 用于房颤/房扑急性转律,转复率达50-70%;
- 伊布利特需警惕尖端扭转型室速(发生率4%)。
2. 遗传性心律失常的靶向治疗
- 钠通道阻滞剂(美西律):用于长QT3综合征,可缩短QT间期;
- 奎尼丁:用于Brugada综合征室颤风暴急救,通过抑制Ito电流发挥作用;
- β阻滞剂:作为长QT1/2型及CPVT(儿茶酚胺敏感性多形性室速)的一线预防药物,可降低交感触发风险。

七、当前临床决策的核心理念
1. "少即是多"原则:
- 无症状性心律失常(如偶发室早)无需药物治疗;
- 避免将Ⅰc类药物用于器质性心脏病患者。
2. 优先非药物治疗:
- 导管消融(房颤、室上速、特发性室速的一线选择);
- ICD植入(猝死高危人群)。
3. 室率控制 vs. 节律控制:
- 多数房颤患者首选室率控制(如β阻滞剂、地尔硫䓬);
- 节律控制仅用于症状严重者(结合药物或消融)。
4. 关注合并症:
- 心衰患者禁用决奈达隆,慎用氟卡尼;
- 哮喘患者禁用β阻滞剂。

八、历史启示与未来方向
- 核心教训:
CAST研究警示:抗心律失常药物本身可能成为"致心律失常药",治疗需严格权衡致心律失常风险与获益。
- 未来趋势:
- 基因导向个体化用药(如SCN5A突变者避免使用钠通道阻滞剂);
- 多通道调控剂研发(如同时阻滞晚钠电流、心房特异性钾通道);
- 人工智能预警(通过动态心电图预测心律失常风暴)。
抗心律失常药物的演进史,本质上是心血管医学从单纯追求"心律规整",走向聚焦"患者生存"与"生活质量"的成熟之路。未来,精准医疗将引领这一领域突破"广谱毒性"的局限,迈向更高效、安全的治疗新阶段。

